Содержание
Вирусный гепатит С (ВГС, а в международной практике – HCV) был идентифицирован впервые в 1989 г. На территории России ВГС включен в список социально важных инфекционных заболеваний. Вакцины от болезни нет, а распространение трудно контролируется. И 3 генотип гепатита С – это самая распространенная в мире и опасная форма.
Генотипы и их распространение
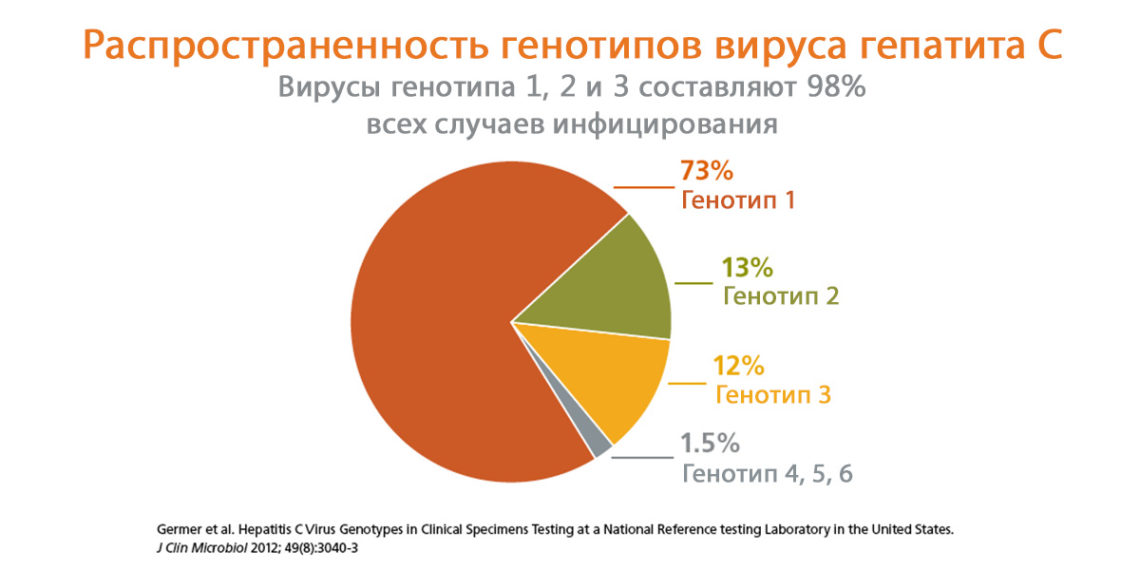
Генотипы ВГС (GT) отличаются на молекулярном (генетическом) уровне. Основными считаются 6, они обозначаются арабскими цифрами, а их подтипы (квазитипы) – латинскими буквами a, b, c, d, e и т. д.
Имеют территориальное распространение:
- GT-1 с квазитипами 1a, 1b, 1c распространен во всем мире.
- GT-2 (2a, 2b, 2c, 2d) тоже распространен везде в мире.
- GT-3. Не только самый распространенный в мире, но и имеет 6 квазитипов.
- GT-4 имеет 10 подтипов, распространен в Центральной Африке и на Ближнем Востоке.
- GT-5 имеет 1 подтип, зафиксирован в Южной Африке.
- GT-6 (1 квазитип) распространен в странах Азии.
Подробно о проведении генотипирования гепатита С и какой генотип самый опасный?
Особенности третьего генотипа
Каждый генотип ВГС проявляет себя по-своему, отличия существуют и в течении заболевания, и в ответных реакциях иммунной системы человека на проводимое лечение. В мировой медицинской практике генотип 3 вируса гепатита выявляют у 30% пациентов с первичным ХВГС.
Установлено, что 80% носителей генотипа 3 гепатита С (а точнее, 3а) являются наркоманами, употребляющими инъекционные наркотики. Но по данным статистики, в России GT-3а и GT-3b фиксируются у каждого пятого больного ХВГС.
По сравнению с другими вирусами гепатита (A, B и др.) и генотипами С, третий имеет особенности, которые позволяют отнести его в число наиболее опасных заболеваний в мире. Для GT-3 характерно:
- ускоренное фиброзирование печени;
- стеатоз (накопление жира в клетках печени);
- быстрое прогрессирование, заканчивающееся циррозом печени;
- формирование злокачественных опухолей;
- развитие болезней кровеносной, пищеварительной, эндокринной, нервной систем.
 Причем инфицирование происходит чаще в молодежной среде, гендерного различия нет – болезнь одинаково проявляется у мужчин и женщин. Вирус легко «обманывает» иммунную систему, т. к. способен модифицироваться, может менять состояние, переходя многократно из активного в неактивное.
Причем инфицирование происходит чаще в молодежной среде, гендерного различия нет – болезнь одинаково проявляется у мужчин и женщин. Вирус легко «обманывает» иммунную систему, т. к. способен модифицироваться, может менять состояние, переходя многократно из активного в неактивное.
Лабораторными исследованиями доказано, что при комнатной температуре возбудитель гепатита С сохраняется на поверхностях более 4 дней. Теряет вирулентность в течение 2 минут только при нагревании до 60°С и при кипячении, под воздействием ультрафиолета – за 10 минут.
Источники инфицирования и симптомы
Основной путь передачи – через кровь. Это означает, что инфицироваться можно, если не соблюдаются санитарно-эпидемиологические нормы и правила:
- при нанесении тату, прокалывании ушей и пирсинге, маникюре;
- во время лечения зубов, инфузий и инъекций;
- при переливании крови;
- во время незащищенного секса.
Основная масса инфицированных сталкивается с проявлениями острого гепатита:
- потемнение мочи;
- обесцвечивание (побледнение) каловых масс;
- увеличение размеров печени;
- снижение аппетита;
- тошнота;
- боли в животе;
- высыпания и зуд кожи;
- слабость.
Как проходит диагностика
Выявить заболевание помогают скрининговые и подтверждающие методы диагностики. Скрининг позволяет выявить больных среди потенциально здоровых людей, существует список лиц, которым рекомендовано пройти диагностику.
Обязательным обследование считается для:
- доноров крови;
- пациентов, дольше 1 месяца находившихся в отделениях гемодиализа, трансплантологии и гематологии;
- больных с иммунодефицитными состояниями;
- детей до 1 года, родившихся у инфицированных матерей;
- людей, имеющих заболевания печени.
Подтверждение ХВГС и определение генотипа 3 требует комплексного обследования, разработанного и рекомендованного экспертной группой по лечению гепатитов Минздрава РФ. В диагностике используются иммунохимические и молекулярно-биологические лабораторные методы.
Вирус в организме и генотипирование определяются по анализу крови:
- самый распространенный, помогающий выявить антитела к вирусу (анти-HCV), – иммуноферментный анализ (ИФА);
- самый информативный, позволяющий выявить компоненты РНК и степень активности вируса, – полимеразная цепная реакция (ПЦР).
 Существует несколько типов тестов на определение антител в организме и их класса, они не являются конкурентными, а дополняют друг друга. Однако их обнаружение не всегда означает наличие вируса. Положительный результат свидетельствует о том, что человек либо инфицирован, либо перенес заболевание раньше. Сильная иммунная система человека может распознать внедрившийся патоген и выработать антитела, но такие случаи составляют не более 15% от числа инфицированных.
Существует несколько типов тестов на определение антител в организме и их класса, они не являются конкурентными, а дополняют друг друга. Однако их обнаружение не всегда означает наличие вируса. Положительный результат свидетельствует о том, что человек либо инфицирован, либо перенес заболевание раньше. Сильная иммунная система человека может распознать внедрившийся патоген и выработать антитела, но такие случаи составляют не более 15% от числа инфицированных.
Следует учитывать и то, что на выработку антител к вирусу организму нужно время. В крови они формируются через месяц после заражения, поэтому серологические анализы нужно сдавать через 3 месяца (повторные – через такое же время) после потенциально опасной ситуации. Если результат теста на анти-HCV положительный или есть подозрения на острый гепатит С, то проводят для подтверждения диагноза ПЦР.
Метод ПЦР дает больше информации, т. к. выявляет качество и количество генетического материала (РНК) самого вируса уже через 10-12 дней после инфицирования и позволяет провести генотипирование.
По количественному ПЦР-тесту определяют вирусную нагрузку, от чего зависит прогноз заболевания. Благополучным прогноз считается при показателе менее 2 млн копий вируса в 1 мл крови.
 В соответствии с рекомендациями Минздрава РФ генотипирование ВГС проводится для всех пациентов до начала противовирусной терапии. Генотип вируса является достоверным фактором, который влияет на течение заболевания, и необходим для планирования лечебного курса, расчета дозы препаратов и прогнозирования эффективности.
В соответствии с рекомендациями Минздрава РФ генотипирование ВГС проводится для всех пациентов до начала противовирусной терапии. Генотип вируса является достоверным фактором, который влияет на течение заболевания, и необходим для планирования лечебного курса, расчета дозы препаратов и прогнозирования эффективности.
Перед проведением противовирусной терапии назначают также полное обследование печени, лабораторные и инструментальные методы исследований, позволяющие исключить противопоказания к противовирусной терапии:
- биохимический и расширенный клинический анализ крови, гемокоагулограмму;
- биопсию печени;
- эластометрию;
- УЗИ брюшной полости;
- общий анализ мочи;
- КТ и МРТ (для определения размеров и изменений структуры печени);
- ЭКГ, рентген легких.
Лечение генотипов 3а и 3b вируса гепатита С
Лечебный курс, назначенный врачом-инфекционистом и гепатологом, чаще всего проходит амбулаторно. Лечения в стационарных условиях требуют только больные, имеющие осложнения. Для получения бесплатной (в объеме, предусмотренном полисом ОМС) медицинской помощи достаточно обратиться в поликлинику или Центр по профилактике ВИЧ.
Платный курс лечения составляет около 200 тыс. руб. интерферонами, до 1 млн руб. оригинальными препаратами нового поколения или до 60 тыс. руб. дженериками оригинальных лекарств, большая часть которых не имеет регистрации на территории России.
Интерфероновая терапия
Курс медикаментозного лечения разрабатывается врачом на основании диагностических данных. Интерфероны – основа традиционной схемы лечения GT-3a и GT-3b, поскольку эти вещества помогают иммунным клеткам бороться с вирусом и препятствуют его размножению, но не наделены прямым противовирусным действием.
Пегилированные интерфероны (ПегИФН) обладают пролонгированным действием. Для лечения ВГС применяют группы альфа 2a и альфа 2b. Интерфероны используют в сочетании с рибавирином – препаратом, который вызывает нарушение вируса, встраиваясь в РНК. Инъекции проводят 1-3 раза в неделю. Суточная доза рибавирина составляет 200 мг. Рибавирин плохо отражается на общем здоровье пациента, т. к. дает тяжелые побочные эффекты.
И сама схема лечения не обладает высокой эффективностью, у 1/3 больных не появляется положительного вирусного ответа после курса, но она применялась во всем мире до появления прогрессивных противовирусных препаратов.
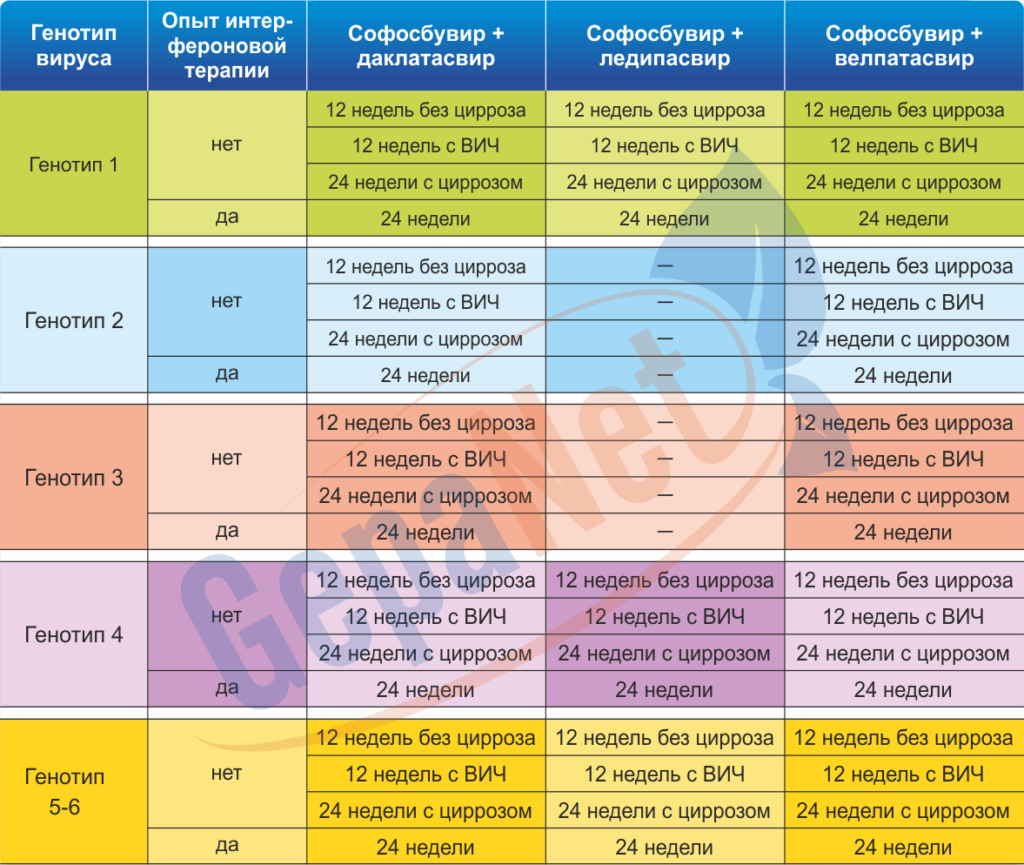
Схемы лечения софосбувиром
Препараты прямого противовирусного действия имеют большую эффективность, чем интерфероновый лечебный курс. Врачи считают, что лучше лечить болезнь схемами, которые не требуют применения ИФН.
Всемирной организацией здравоохранения признано несколько терапевтических комбинаций, в которые включены софосбувир и даклатасвир. Нередко эти активные соединения совмещены в одном препарате. Также применяются комбинации софосбувир и велпатасавир, софосбувир и ледипасвир.
При правильно подобранной схеме лечения избавления от вируса удается добиться в 95% случаев. Снижение активности вируса наблюдается уже в первые дни терапии. Если заболевание не отягощено циррозом, то терапевтический курс составляет 3 месяца. Однако предлагаемые ВОЗ схемы хорошо проявили себя и при лечении больных ВГС с циррозом и ВИЧ.
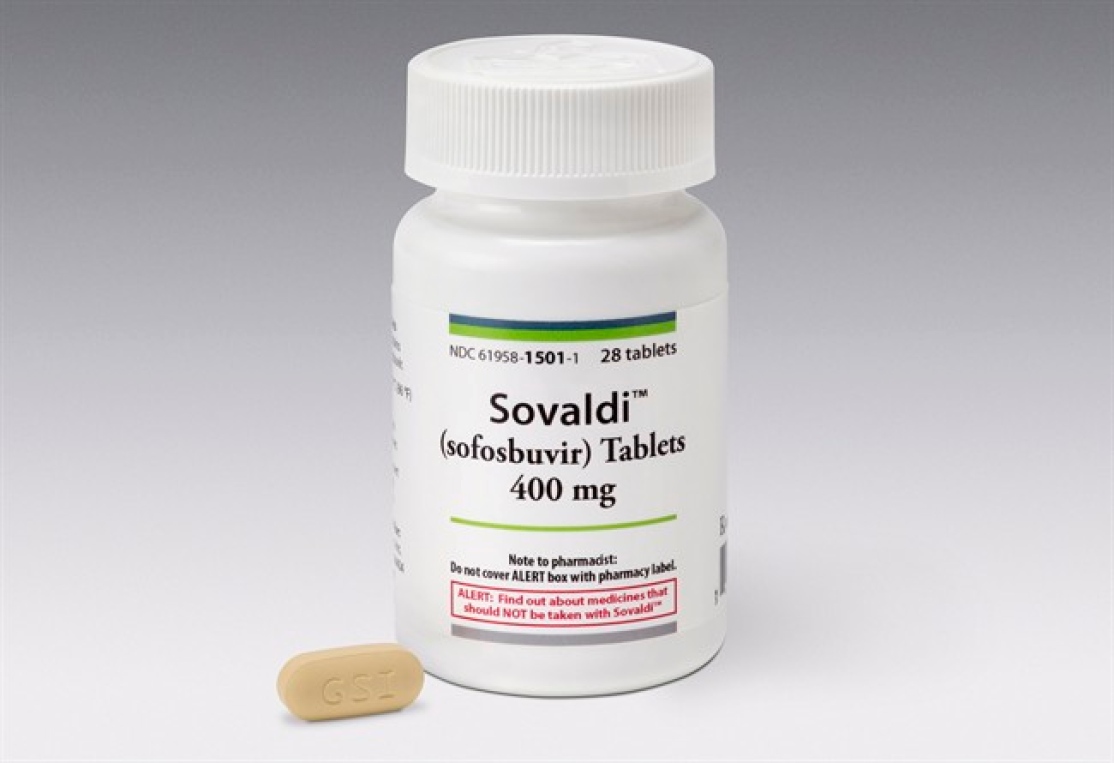
Минус лечения состоит только в том, что препараты прямого противовирусного действия слишком дорогие (упаковка американского препарата Совальди в России стоит 200 тыс. руб.), и это главное препятствие для широкого применения оригинальных препаратов. Шансом для пациентов с HCV-3 может стать только замена на дженерики, наиболее популярными из которых являются индийские препараты софосбувира.
Прием гепатопротекторов
Что касается решения о включении в медикаментозную схему препаратов для защиты клеток печени. В рекомендациях по лечению ВГС этих препаратов нет, т. к. эффективность их при таком заболевании не доказана.
Читайте также: Для чего назначаются гепатопротекторы при гепатите С?
Последствия
Важно помнить, что диагноз ВГС не является смертельно опасным, болезнь поддается лечению, если вовремя его начать. Сам вирус «убийцей» не является, но с течением времени приводит к развитию патологий с необратимыми изменениями. Поэтому крайне важно своевременно проходить диагностику.
Симптомы, которые появляются при острой стадии или позже, пациенты не связывают с заболеванием печени, т. к. желтушное окрашивание склер и кожи может отсутствовать или носить кратковременный характер. Острый период длится около 3 недель, после развивается хронический гепатит (иногда развивается, минуя острую стадию, что наиболее опасно).
Болезнь может протекать бессимптомно, в течение нескольких лет разрушая печень, вызывая внепеченочные симптомы (суставные боли, васкулит, нервные расстройства и пр.). При отсутствии лечения здоровье и качество жизни больного ухудшаются. Большинство пациентов обращается к врачу уже при развитии тяжелой стадии – с циррозом или раком печени.
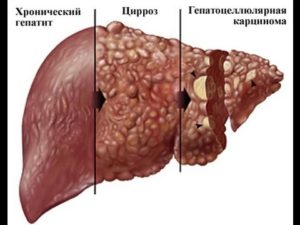
При хронической стадии характерные для острой симптомы дополняются следующими:
- быстрое похудение (иногда истощение);
- повышенная утомляемость даже при незначительных физических усилиях;
- боли и тяжесть в правом боку после еды;
- вегетативные расстройства;
- асцит;
- депрессия, раздражительность;
- нарушения сна;
- отеки ног;
- печеночная недостаточность может вызвать расстройства психики, снижение интеллекта.
Считается, что у мужчин болезнь протекает тяжелее, однако это не совсем верно. Есть факторы, которые ухудшают клинический прогноз, но зависимости от пола пациента при этом нет. Усугубляют состояние больного:
- слабая иммунная система;
- злоупотребление жирной пищей и алкоголем;
- наличие в анамнезе иных заболеваний печени;
- сочетание нескольких типов вируса;
- возраст.
Сколько живут с 3 генотипом?
Официальной статистики о продолжительности жизни больных ХВГС 3 генотипа нет. Вирусная инфекция в спящем состоянии может несколько лет находиться в организме человека. Прогрессирование вируса может начаться спустя десятилетия с момента инфицирования. Но при отсутствии адекватного лечения и нежелании менять образ жизни цирроз и рак печени развиваются в течение 10-15 лет. Статистические данные подтверждают, что при хроническом гепатите С к фатальным последствиям у 20% инфицированных приводит необратимое повреждение печени – цирроз.
Причиной смерти больного могут стать и косвенные причины, которые также вызваны снижением функциональности печени (патологии сердца и сосудов, легких, почек).