Содержание
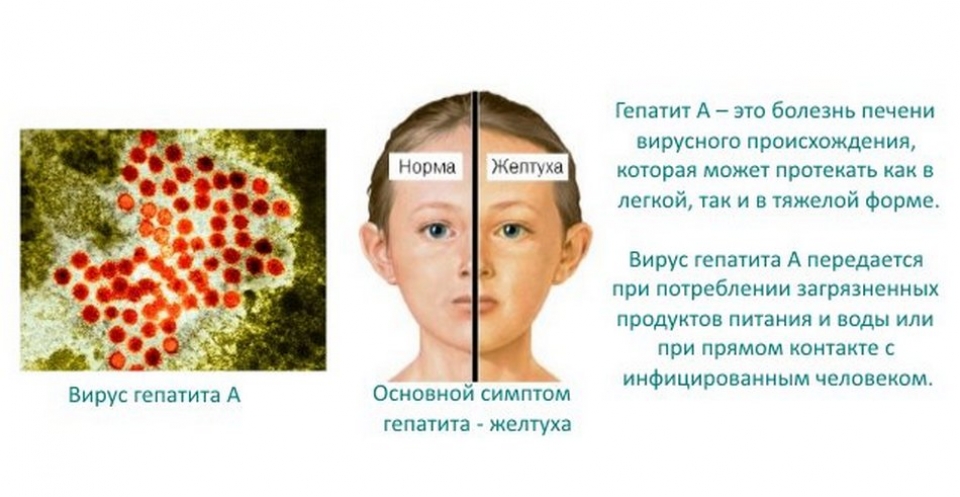
Донорство – это почетное, но небезопасное занятие. Донор должен внимательно и бережно относится к своему здоровью, беречь себя как в момент сдачи крови, так и в периоды отдыха. Не каждый человек может стать донором: разработан обширный список абсолютных и относительных (отсроченных во времени) противопоказаний к этой процедуре. Нередко человек не может стать донором после гепатита А – важно разобраться в ситуации и рационально оценить свои возможности.
Порядок обследования, противопоказания и прочие детали регламентируются приказом Министерства здравоохранения РФ №364 от 14.09.2001. В крупных городах работают специальные центры переливания крови. Сотрудники этих медицинских учреждений проводят обследование всех желающих стать донорами крови.
Как изменяется кровь после гепатита А
Кровь является не только биологической жидкостью человека, но полноценной тканью, состояние которой меняется в зависимости от состояния здоровья. Существенные изменения крови отмечаются в острый период болезни, то есть в период выраженной клинической симптоматики вирусного гепатита А. Среди возможных изменений наиболее значимы:
- уменьшение общего количества лейкоцитов, изменение относительного количества определенных групп клеток (преобладание лимфоцитов, так называемый сдвиг формулы вправо);
- повышение содержания внутриклеточных печеночных ферментов (аспартатаминотрансфераза, аланинаминотрансфераза);
- изменение реологических свойств крови (сгущение или разжижение, что определяется вводимыми медикаментами и их объемом);
- смещение показателей коагулограммы в сторону гипокоагуляции вследствие снижения содержания факторов свертывания, что приводит к кровотечению.
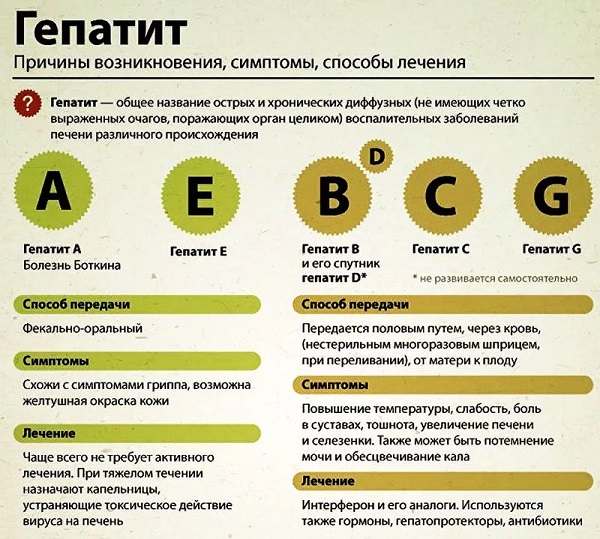
Вышеописанные нарушения сохраняются непродолжительное время. С момента улучшения клинической симптоматики постепенно нормализуются биохимические тесты и показатели клеточного состава крови. Полное восстановление, при отсутствии обострения и осложнений болезни, наступает через 1-1,5 месяца.

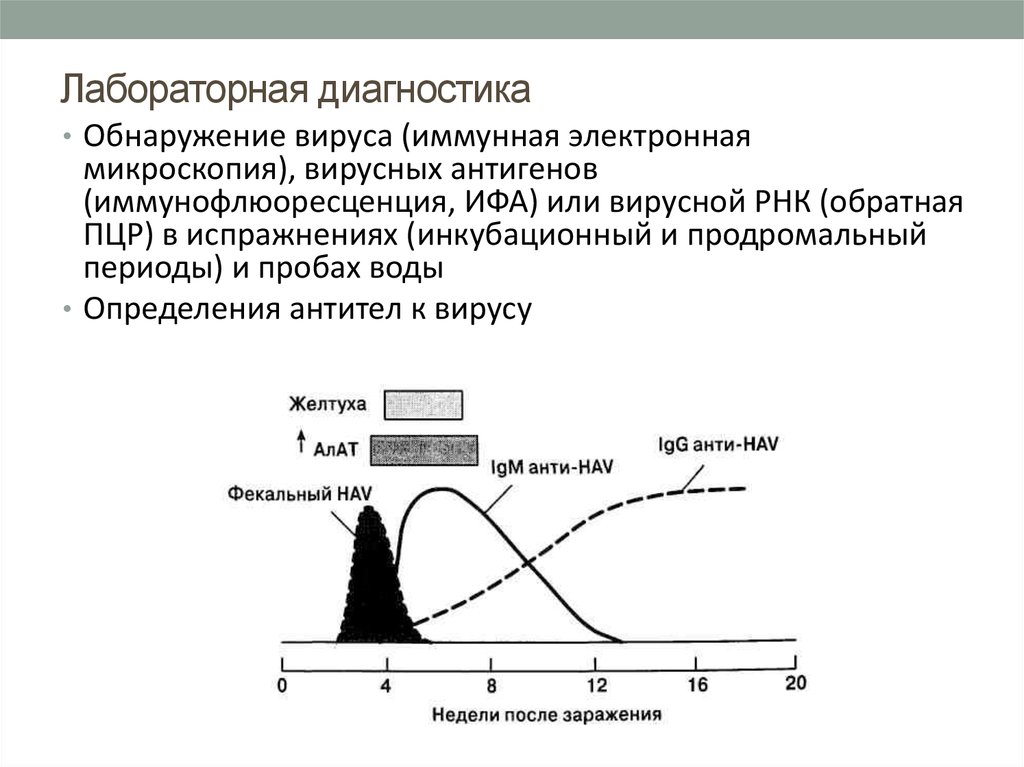
В различные клинические периоды гепатита А в крови пациента выявляются определенные серологические маркеры (антитела). В период острой клинической симптоматики в крови обнаруживаются IgM HAV, что является подтверждением диагноза «вирусный гепатит А».
По мере улучшения общего состояния пациента и нормализации биохимических показателей отмечается сероконверсия – замена острофазных антител на IgG HAV. Эти антитела сохраняются в крови человека в течение всей жизни. Они рассматриваются как результат перенесенного заболевания, но не являются основанием для лечения. После такой желтухи пациент не представляет опасности для окружающих.
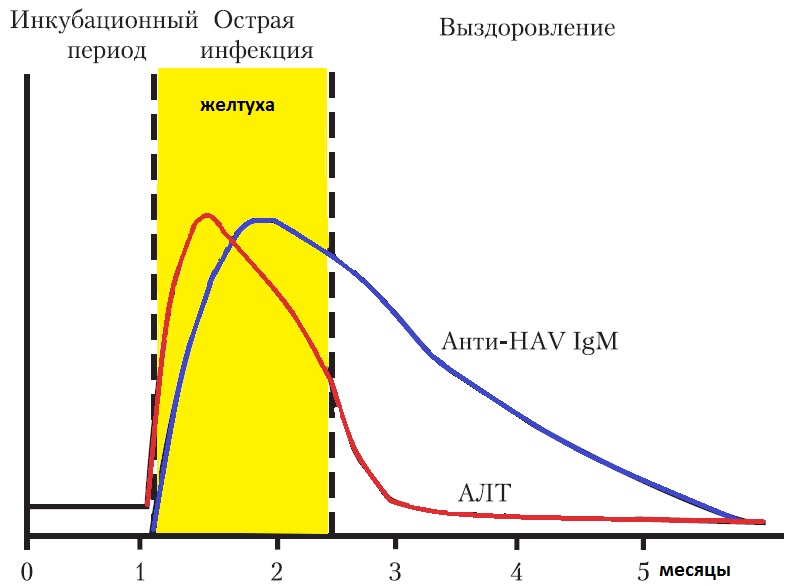
Вирусный гепатит А рассматривается как наиболее легкий вариант поражения печени. Возбудитель обладает высокой иммуногенностью, то есть в ответ на его проникновение формируется адекватный иммунный ответ организма человека. Заболевание заканчивается полным выздоровлением, хронические формы болезни не описаны, также как повторные случаи заражения.
Донорство после болезни в России и за границей
Нельзя быть донором, если болел желтухой – такое мнение не всегда правильное. Термин «желтуха» применяется к различной инфекционной и неинфекционной патологии, в том числе и к вирусным гепатитам. Если взрослый человек болел желтухой давно, например, в детстве, то необходима скриниговая диагностика на вирусные гепатиты, обследование на патологию желчевыводящих путей (механическая желтуха).
Специфическая диагностика вирусных гепатитов (определение типа вируса и степени активности патологического процесса, а также периода заболевания) стала широко доступна в практическом здравоохранении только в течение последних 10-15 лет. До этого момента не представлялось возможным дифференцировать различные гепатиты, оценить степень опасности потенциального донора для других людей. Поэтому все пациенты с диагностированной инфекционной патологией печени (вирусный гепатит) относились к группе людей, которые не могли стать донором.
Человек, переболевший гепатитом А, не представляет опасности для окружающих. Этот вариант гепатита заканчивается полным выздоровлением и элиминацией вируса из организма. Такой человек не может заразить окружающих. Реконвалесцент (выздоравливающий) после вирусного гепатита А может стать донором.
В РФ в приказе о донорстве указывается необходимость обследования на парентеральные вирусные гепатиты – указываются определенные маркеры, обнаружение которых является абсолютным противопоказанием к донорству.
Гепатиты с фекально-оральным механизмом передачи, в том числе и вирусный гепатит А, не относится к группе абсолютных противопоказаний. При сдаче крови донор должен предоставить справку об отсутствии контакта по гепатиту А за последние 3 месяца.

В Украине приказ, регламентирующий процесс обследования перед сдачей крови, указывает вирусные гепатиты без расшифровки по нозологическим единицам. В реальной ситуации, если человек переболел гепатитом и не знает, каким именно, обследование проводится только на парентеральные гепатиты. В крови потенциального донора определяются маркеры гепатитов В и С. Если результат отрицательный и нет других противопоказаний, то человек может стать донором.
Такой же точки зрения придерживаются в зарубежных странах. Опасность для окружающих представляет человек, который инфицирован вирусами парентеральных гепатитов (В и С). Перенесенный в прошлом вирусный гепатит А, закончившийся полным выздоровлением пациента, не является противопоказанием для донорства крови.
Применение крови для изготовления иммуноглобулинов
Человеческий иммуноглобулин представляет собой белковую субстанцию, которая получена из плазмы крови донора. Главная действующая субстанция такого иммунобиологического препарата – иммуноглобулины класса G, которые вырабатываются в результате вакцинации или перенесенного заболевания.
Человеческий иммуноглобулин обеспечивает пассивную защиту человека от таких инфекционных заболеваний, как корь, краснуха, вирусный гепатит А. Механизм его действия заключается в том, что при проникновении возбудителя (вируса или бактерии) циркулирующие в крови защитные антитела из полученного иммуноглобулина связывают его и нейтрализуют.
Защитными свойствами обладает только тот иммунобиологический препарат, который получен от человека, имеющего достаточное количество защитных антител. Если донор не болел, например, вирусным гепатитом А, то иммуноглобулин, изготовленный из его крови, не будет обладать защитными свойствами, так как не содержит необходимых иммуноглобулинов класса G.
Донорство после вирусных гепатитов С и В
Причины, по которым невозможно донорство крови после парентеральных гепатитов, серьезны и значительны. Главный фактор передачи возбудителя от носителя или больного человеку здоровому – кровь. Технически невозможна обработка крови и ее препаратов таким образом, чтобы полностью исключить возможность присутствия вируса гепатита в биологической жидкости.
Вирус гепатита С длительное время не поддавался полной элиминации, интерфероновые схемы терапии были результативны в 50-60% случаев, нередки были случаи рецидива заболевания. Таким образом, кровь пациента постоянно содержала определенное количество вируса, которое могло быть опасным с точки зрения заражения других людей.
Современные препараты прямого противовирусного действия полностью прекращают репликацию вируса, эффективность их применения составляет 90-95%. Но неизвестны отдаленные результаты их использования – состояние пациента и возможность поздних рецидивов через 10-20 лет. Поэтому невозможно гарантировать абсолютную безопасность крови такого донора для реципиента.
Вирус гепатита В далеко не во всех случаях подвергается полной элиминации. У некоторых пациентов развивается устойчивость к противовирусному препарату, а также изначальная нечувствительность. Вирусная нагрузка (количество копий вируса) снижается, но недостаточно. Такая кровь представляет опасность для окружающих, так как даже небольшая его доза может вызвать клинически манифестную форму болезни. Донором не разрешается стать также носителю вируса гепатита В, так как его кровь содержит достаточное для заражения окружающих количество вируса.
Общие противопоказания для донорства
Для доноров крови разработаны относительные и абсолютные противопоказания. Первые являются временными, с течением времени или по выздоровлению не являются препятствием для сдачи крови. Абсолютные противопоказания являются окончательными, не меняются с течением времени, делают невозможным сдачу крови. Примеры относительных и абсолютных противопоказаний представлены в таблице.
| Относительные | Абсолютные |
|
|